Диагностика образований шеи: точно ли это опухоль и где ее источник?
Фото носит иллюстративный характер. Из открытых источников.
Как не принять естественные образования на шее за злокачественные и что делать при подозрении на опухоль, рассказал заведующий кафедрой онкологии с курсом повышения квалификации и переподготовки БГМУ, кандидат мед. наук, доцент Александр Жуковец.
Патология или норма?

Александр ЖуковецОбразования, локализующиеся в области шеи, делятся на три группы:
Естественные образования. Некоторые естественные образования при пальпации могут быть приняты за злокачественные или доброкачественные опухоли:
Аномалия развития — добавочное шейное ребро — тоже может неплохо пальпироваться. В этом случае поставить точный диагноз позволяет рентгеновское исследование.
Патологические образования. Среди наиболее часто встречаемых патологий — группа заболеваний щитовидной железы (тиреоидит, коллоидный зоб, опухоли) и заболевания подчелюстной слюнной железы (сиалоаденит, калькулезный сиалоаденит, опухоли доброкачественные и злокачественные).
В подчелюстной слюнной железе около половины пальпируемых опухолей оказываются злокачественными, поэтому железа требует особо тщательного внимания.
В молодом возрасте, в том числе у детей, часто обнаруживаются кисты:
Кисты имеют классическую клиническую картину, в них крайне редко развиваются злокачественные опухоли. Это медленно растущие мягкие эластичные образования с жидкостным содержимым. Имеют особенности локализации: так, боковая киста получила свое название, потому что чаще всего локализуется в боковом треугольнике шеи.
Первичные внеорганные опухоли шеи представлены широким спектром мезенхимальных опухолей:
В практике чаще всего встречаются липомы шеи. Это мягкая, эластичная, безболезненная, медленно растущая опухоль, никогда не трансформирующаяся в злокачественное образование. Находится в подкожной клетчатке. Как правило, клинически ее можно отличить от злокачественной опухоли.
В то же время есть высокодифференцированные липосаркомы и атипичные липоматозные опухоли, которые тоже растут медленно и клинически неотличимы от липомы. Гистологическое исследование (в идеале выполненное до хирургического вмешательства) является обязательным методом диагностики новообразований мягких тканей шеи, который позволяет определить тактику лечения и объем хирургического вмешательства.
Редко, но все же встречаются и другие подтипы сарком мягких тканей (примерно 1 % всех злокачественных опухолей, и из этого количества только 10 % приходится на ткани головы и шеи). Чаще встречаются у молодых людей и в детском возрасте.
Это рабдомиосаркома (одна из наиболее распространенных сарком мягких тканей у детей), липосаркома и фибросаркома (обычно диагностируются у взрослого населения).
Новообразования периферических нервов, исходящих из шейного пограничного ствола, спинномозговых корешков, стволов шейного и плечевого сплетения, блуждающего нерва, подъязычного и лицевого нервов, — это, как правило, малоболезненные, овоидной или шаровидной формы, хорошо ограниченные опухоли, смещаемые в горизонтальном направлении. Симптомы компрессии соседних органов и структур появляются, только когда образования достигают больших размеров.
Также могут быть специфические неврологические симптомы, в зависимости от того, из какого нерва исходит опухоль.
Каротидная хемодектома — пульсирующая опухоль, локализующаяся в развилке сонной артерии. Опухоль относится к редким заболеваниям. Развивается из рецепторных клеток каротидного гломуса и диагностируется обычно у людей 45–55 лет. У пациентов с хемодектомами нередко встречаются семейные случаи, а также двусторонние опухоли каротидного тельца.
Нечасто может наблюдаться синдром нарушения барорефлекса:
Злокачественное течение каротидной хемодектомы с развитием отдаленных метастазов отмечается в 5–10 % всех наблюдений.
Дисэмбриональные опухоли составляют 4–7 % всех неорганных опухолей шеи:
Бранхиогенный рак — это крайне редкая опухоль, развивающаяся обычно в стенке кисты. Возраст пациентов, как правило, старше 50 лет. Локализуется на боковой поверхности шеи ниже угла нижней челюсти (под краем грудино-ключично-сосцевидной мышцы). Поражение одностороннее, характерно раннее прорастание опухолью яремной вены и мышцы. Подтверждается не всегда, поскольку условие окончательного подтверждения диагноза — это обнаружение опухоли непосредственно в стенке кисты. Если затем в течение 3–5 лет первичный опухолевый очаг нигде не выявляется, то можно с высокой вероятностью расценивать опухоль как бранхиогенный рак.
Лимфатические узлы
С этой проблемой чаще всего приходится сталкиваться врачам разных специальностей — оториноларингологам и стоматологам, педиатрам и врачам общей практики.
Причины увеличения лимфатических узлов: лимфадениты, метастазы, лимфома.
Если при пальпации обнаружилось увеличение лимфатических узлов, то следует обратить внимание:
Очень часто манифестируют с поражением лимфатических узлов шеи лимфомы Ходжкина. Поэтому, помимо пальпации, важно тщательно собрать анамнез.
Некоторые из симптомов могут указывать на необходимость целенаправленного обследования для исключения наличия лимфомы:
Метастазы. Лимфатические узлы на шее являются ключом к диагностике многих опухолей головы и шеи. Так, первым клиническим проявлением рака ротоглотки и носоглотки часто является увеличение шейных лимфатических узлов, обусловленное их метастатическим поражением.
По локализации метастазов в шейных лимфатических узлах можно ориентировочно предположить, где располагается первичная опухоль.
Ключи клинической диагностики
Так как опухолей очень много и лечатся они по-разному, с разным прогнозом, то поставить предварительный диагноз только на основании размеров и локализации опухолевидного образования довольно проблематично.
Поэтому нужно ориентироваться и на длительность существования образования.
Правило семи: если у пациента лимфаденопатия в течение 7 дней, то, скорее всего, это инфекция, если 7 месяцев — скорее всего, это опухоль, если 7 лет — вероятно, это врожденная патология.
Возраст также играет немаловажную роль. У детей и молодых людей до 20 лет чаще всего наблюдается воспалительный процесс (лимфаденит), реже встречается врожденная патология и совсем редко — злокачественные новообразования. После 40 лет увеличенные узлы на шее требуют особого внимания, т. к. чаще всего это оказывается проявлением злокачественной опухоли, метастатической либо первичной. Реже у взрослых встречается воспаление, а если это врожденная патология, то, как правило, к 40 годам она уже известна.
Для взрослых работает также правило 80 %: у людей старше 40 лет в 80 % образование на шее окажется опухолью, из них у 80 % это будет злокачественная опухоль, около 80 % из этих злокачественных опухолей окажутся с метастатическим поражением шейных лимфатических узлов.
Если объединить правило возраста и правило 80 %, то можно сделать следующий вывод. Если у пациента старше 40 лет на боковой поверхности шеи пальпируется какое-то опухолевидное образование, то к нему нужно относиться как к злокачественному новообразованию до тех пор, пока онкопроцесс не будет исключен.
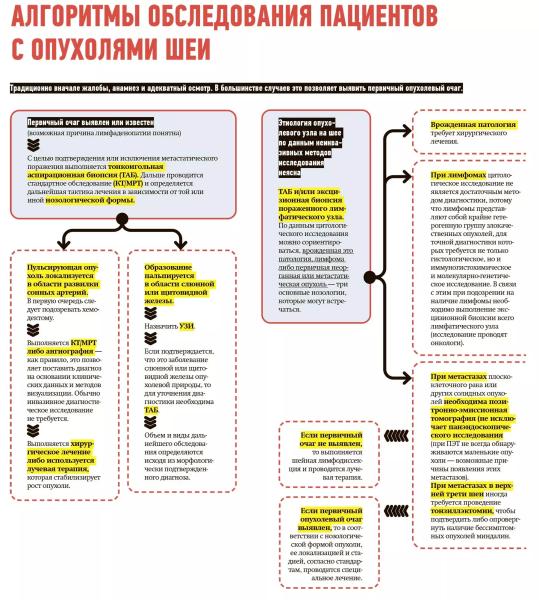
Источник: medvestnik.by